سرطان پستان
سرطان پستان رشد کنترل نشده سلولهای غیرطبیعی است که میتوانند در یکی از مناطق مختلف سینه ایجاد شوند، از جمله:
- مجاری که شیر را به نوک سینه منتقل میکنند
- کیسه های کوچک که شیر تولید میکنند (لوبول)
- بافت غیر غده ای
سرطان پستان زمانی تهاجمی تلقی میشود که سلولهای سرطانی به دیواره مجاری یا لوبولها نفوذ کرده باشند. این بدان معناست که سلولهای سرطانی را میتوان در بافتهای اطراف مانند بافتهای چرب و همبند یا پوست یافت. سرطان غیر تهاجمی پستان زمانی رخ میدهد که سلولهای سرطانی، مجاری یا لوبولها را پر کرده اما در بافت اطراف پخش نشده باشند.
اشکال سرطان تهاجمی پستان
سرطان تهاجمی مجاری شیر – این نوع سرطان پستان، که سه چهارم موارد را تشکیل میدهد، در مجاری شیر ایجاد میشود. این میتواند از دیواره مجرا عبور کرده و به بافت چربی پستان حمله کند. سپس میتواند از طریق جریان خون یا سیستم لنفاوی به سایر نقاط بدن گسترش یابد (متاستاز دهد).
سرطان تهاجمی لوبولار – این نوع سرطان پستان حدود ۱۵ درصد موارد را شامل میشود. منشاء آن از لوبولهای تولیدکننده شیر مادر است. این میتواند به بافت چربی سینه و سایر نقاط بدن گسترش یابد.
سرطانهای نخاعی ، مخاطی و لوله ای – این سرطانهای سینه با رشد آهسته حدود ۸ درصد از سرطانهای سینه را تشکیل میدهند.
بیماری پاژه – این یک نوع نادر سرطان سینه است. از مجاری شیر نوک سینه شروع میشود و میتواند به دایره تیره اطراف نوک سینه (آرئولا) گسترش یابد. زنانی که به بیماری پاژه مبتلا میشوند، معمولاً سابقه پوستهشدن نوک سینه، پوسته پوسته شدن، خارش یا التهاب دارند.
سرطان التهابی – این یکی دیگر از انواع نادر سرطان سینه است. ممکن است مانند یک عفونت به نظر برسد، زیرا معمولاً هیچ توده یا توموری وجود ندارد. پوست قرمز، گرم و شبیه پوست پرتقال است. از آنجا که سرطان به سرعت گسترش مییابد، سرطان التهابی تهاجمیترین و دشوارترین درمان در بین تمام سرطان های سینه است.
شرایط غیرتهاجمی یا پیش سرطانی
از آنجا که تعداد بیشتری از خانمها ماموگرافی منظم دارند، پزشکان بسیاری از بیماریهای غیرتهاجمی یا پیش سرطانی را قبل از سرطان تشخیص میدهند. این شرایط عبارتند از:
سرطان مجاری درجا (DCIS) – زمانی اتفاق میافتد که سلولهای سرطانی مجاری را پر میکنند اما از طریق دیواره به بافت چربی نفوذ نکردهاند. تقریباً تمام زنانی که در این مراحل اولیه تشخیص داده میشوند قابل درمان هستند. بدون درمان، حدود ۲۰ درصد موارد DCIS طی ۱۰ سال منجر به سرطان تهاجمی پستان می شود.
سرطان لوبولار درجا (LCIS) – این تهدیدی کمتر از DCIS است. LCIS در لوبولهای تولید کننده شیر مادر ایجاد میشود. نیازی به درمان ندارد اما خطر ابتلا به سرطان در زنان را در مناطق دیگر هر دو سینه افزایش میدهد.
عوامل خطر
خطر ابتلا به سرطان سینه در زنان با افزایش سن افزایش مییابد. بیش از سه مورد از چهار مورد سرطان سینه در زنان بالای ۵۰ سال رخ میدهد. سایر عوامل خطر برای سرطان سینه عبارتند از:
- خویشاوندان نزدیک، مانند مادر، خواهر یا مادربزرگ، که به این بیماری مبتلا شدهاند
- متعلق به تبار یهودی اشکنازی بودن
- سابقه تشعشع به قفسه سینه برای سرطان دیگری مانند بیماری هوچکین، به ویژه اگر تابش قبل از سن ۳۰ سالگی دریافت شده باشد.
- داشتن بیماری یا برخی ناهنجاریهای دیگر بافت پستان
- افزایش قرار گرفتن در معرض هورمون زنانه استروژن – با اولین قاعدگی قبل از ۱۳ سالگی، ورود به یائسگی پس از ۵۱ سالگی، یا استفاده از درمان جایگزینی استروژن برای بیش از ۵ سال
- هرگز باردار نشدن یا تجربه اولین بارداری پس از ۳۰ سالگی
- اضافه وزن، به ویژه پس از یائسگی
- نوشیدن الکل (خطر ابتلا به سرطان با سه نوشیدنی یا بیشتر در روز دو برابر میشود)
- داشتن یک سبک زندگی بیتحرک و ورزش منظم
- قبلاً تحت نمونهبرداری سینه قرار گرفته باشد
اگرچه سرطان پستان در زنان ۱۰۰ برابر بیشتر از مردان شایع است، اما مردان نیز ممکن است به این بیماری مبتلا شوند.
علائم
- وجود توده یا ضخامت در سینه یا زیر بازو
- ترشحات شفاف یا خونی از نوک سینه
- کبره بستن یا پوسته پوسته شدن نوک پستان
- نوک سینهای که دیگر بیرون نمیزند (معکوس)
- قرمزی یا تورم سینه
- گودی روی پوست سینه شبیه به بافت پرتقال
- تغییر در خطوط سینه، مانند اینکه یکی از دیگری بالاتر باشد
- زخم روی پوست سینه که بهبود نمییابد.
- سونوگرافی میتواند نشان دهد که توده یک تومور جامد است یا کیست پر از مایع و غیرسرطانی است. همچنین میتواند برای ارزیابی نواحی غیرطبیعی مشاهده شده در ماموگرافی مورد استفاده قرار گیرد.
درجات سرطان
اگرچه به طور معمول MRI انجام نمیشود اما برای ارزیابی ناهنجاریهای دیده شده در ماموگرافی یا برآورد دقیقتر از اندازه سرطان و بررسی سایر سرطانها استفاده میشود. همچنین میتواند برای غربالگری در زنان در معرض خطر بالای سرطان سینه استفاده شود. نمونهها عبارتند از:
- وجود جهش ژنتیکیBRCA
- یکی از خویشاوندان درجه یک حامل BRCA
- سابقه خانوادگی قوی سرطان سینه
- تابش قبلی به دیواره قفسه سینه بین ۱۰ تا ۳۰ سالگی
- اگر توده جامد باشد، احتمالاً پزشک نمونهبرداری سینه را توصیه میکند. در طی نمونهبرداری، مقدار کمی از بافت پستان برداشته میشود و در آزمایشگاه تجزیه و تحلیل میشود. گاهی اوقات، پزشک نمونهبرداری را بدون انجام سونوگرافی یا MRI توصیه میکند.
نمونهبرداری سینه میتواند به روشهای مختلف انجام شود. این شامل:
- آسپیراسیون با سوزن نازک، که از یک سوزن نازک برای برداشتن تکههای بافت از تومور استفاده میشود
- نمونهبرداری با سوزن بزرگ، که امکان برداشتن تکههای بزرگتر از بافت را فراهم میکند
- نمونهبرداری سوزنی استریوتاکتیک، نوعی نمونهبرداری سوزنی با قطر بزرگ است که از تجهیزات تصویربرداری ویژه برای مشخص کردن بافت مورد نظر برای برداشتن استفاده میکند
- جراحی، که شامل برداشتن تمام یا قسمتی از توده پستان است
- نوع نمونهبرداری را پزشک شما انتخاب میکند که بستگی به محل توده، اندازه آن و سایر عوامل دارد
متخصصی به نام پاتولوژیست بافت را زیر میکروسکوپ بررسی میکند و مشخص میکند که آیا این بافت حاوی سلولهای سرطانی است یا خیر. در صورت وجود، پاتولوژیست میتواند نوع سرطان سینه را تعیین کند.
پاتولوژیست همچنین درجه سرطان را مشخص میکند. این درجه نشان میدهد که سلولهای سرطانی چقدر شبیه سلولهای طبیعی هستند. درجه پایینتر به این معنی است که سرطان کندتر رشد میکند و احتمال انتشار آن کمتر است. درجه بالاتر به این معنی است که سرطان تهاجمی است و احتمال گسترش آن وجود دارد. درجه یکی از عواملی است که پزشکان هنگام برنامهریزی درمان در نظر میگیرند. پاتولوژیست همچنین ممکن است سرعت تقسیم سلولهای سرطانی را تعیین کند.
بسته به نوع نمونهبرداری و اینکه آیا غدد لنفاوی مجاور برداشته شده است یا نه، گزارش نمونهبرداری ممکن است شامل اطلاعات بیشتر باشد. به عنوان مثال، این گزارش ممکن است میزان گسترش سرطان را مشخص کند.
گام مهم دیگر این است که آیا سلولهای سرطانی از نظر استروژن و پروژسترون “گیرنده هورمونی مثبت” هستند یا خیر. گیرندهها اجازه میدهند مواد خاصی مانند هورمونها به سلول بچسبند. سلولهای طبیعی سینه هر دو گیرندههای استروژن و پروژسترون را دارا هستند.
سلولهای سرطانی ممکن است دارای هر دو گیرندهها یا یک گیرنده یا بدون گیرنده باشند. زنانی که سرطانهای گیرنده هورمونی مثبت دارند، معمولاْ پیشبینی بهتری از درمانشان وجود دارد. این به این دلیل است که آنها بهتر به هورمون درمانی پاسخ میدهند.
نمونه بیوپسی نیز باید از نظر پروتئین محرک رشد به نام HER2 آزمایش شود. ژن HER2 به سلول میگوید که پروتئین HER2 را بسازد. سرطانها با چندین نسخه از ژن HER2 بیش از حد HER2 تولید میکنند. این سرطانها که HER2 مثبت نامیده میشوند، تمایل به رشد و گسترش سریع دارند.
این نوع اطلاعات به هدایت تصمیمات درمانی کمک میکند. به عنوان مثال، زنان مبتلا به سرطان HER2 مثبت از داروهایی که پروتئین HER2 را هدف قرار میدهند ، استفاده میکنند.
ممکن است نیاز به انجام آزمایشات اضافی برای تعیین گسترش سرطان داشته باشید که شامل:
- اسکن استخوان
- اسکن برشنگاری کامپیوتری
- اسکن PET. اسکن PET به دنبال بافت فعال متابولیکی است که برای جستجوی سرطانی که ممکن است در سایر نقاط بدن گسترش یافته باشد بسیار مفید هستند.
مدت زمان مورد انتظار
سرطان پستان تا زمانی که درمان نشود به رشد و گسترش خود ادامه میدهد.
جلوگیری
اگرچه هیچ ضمانتی وجود ندارد، اما میتوانید برای پیشگیری از سرطان سینه اقداماتی را انجام دهید:
- وزن متناسب را حفظ کنید.
- به طور منظم ورزش کنید.
- مصرف الکل را محدود کنید. (کارشناسان بیش از یک نوشیدنی در روز برای زنان و دو نوشیدنی در روز برای مردان توصیه نمیکنند.) در صورت مصرف این نوشیدنی، ممکن است با مصرف مکمل فولات خطر ابتلا به سرطان سینه را کاهش دهید.
- ماموگرافی منظم انجام دهید. کارشناسان در مورد اینکه آیا زنان در معرض خطر متوسط سرطان سینه باید غربالگری را در ۴۵ یا ۵۰ سالگی شروع کنند و همچنین در مورد تکرار ماموگرافی، سالانه یا هر ۲ سال یکبار اختلاف نظر دارند. از پزشک خود بپرسید که چه چیزی برای شما منطقی است.
- زنانی که معتقدند ممکن است در معرض خطر بالای سرطان ارثی سینه باشند، باید با یک مشاور ژنتیک صحبت کنند. این ممکن است بر نوع و فراوانی غربالگری سرطان سینه مورد نیاز آنها تأثیر بگذارد.
تشخیص
پزشک از شما میپرسد که آیا فاکتورهای خطر ابتلا به سرطان سینه را دارید؟ به ویژه این که آیا این بیماری در خانواده شما وجود دارد یا خیر. سپس سینه های شما را معاینه میکند و به دنبال علائم و نشانههای سرطان سینه میباشد. این موارد شامل برآمدگی یا ضخیم شدن سینه، وارونگی یا ترشح نوک سینه، تورم یا تغییرات در خط سینه، قرمزی یا گودی پوست سینه و بزرگ شدن غدد لنفاوی زیر بازو است.
اگر پزشک توده ای پیدا کرد یا ماموگرافی غربالگری شما ناحیه ای از بافت غیرطبیعی پستان را تشخیص داد، پزشک آزمایشهای دیگر برای سرطان سینه را توصیه میکند. اگر هنوز ماموگرافی انجام ندادهاید، ممکن است مرحله بعدی باشد. اما در موارد دیگر، مرحله بعدی سونوگرافی یا (MRI) است.
برخی از زنان جهشهایی را در ژنهای به اصطلاح سرطان پستان به ارث میبرند-BRCA1 و BRCA2ـ. این جهشهای ژنتیکی آنها را در خطر بسیار بالایی برای ابتلا به سرطان سینه و تخمدان قرار میدهد. این زنان نیاز به غربالگری مکرر، اغلب با MRI دارند. برخی از زنان ترجیح میدهند سینه و تخمدان خود را بردارند. این بهترین راه برای جلوگیری از سرطان سینه و تخمدان است.
درمان
درمان سرطان سینه معمولاً با تصمیمگیری در مورد نوع جراحی آغاز میشود. عوامل در نظر گرفته شده عبارتند از:
- نوع سرطان سینه که تشخیص داده شده است
- ویژگیهای مواد اولیه بیوپسی
- اولویتهای بیمار
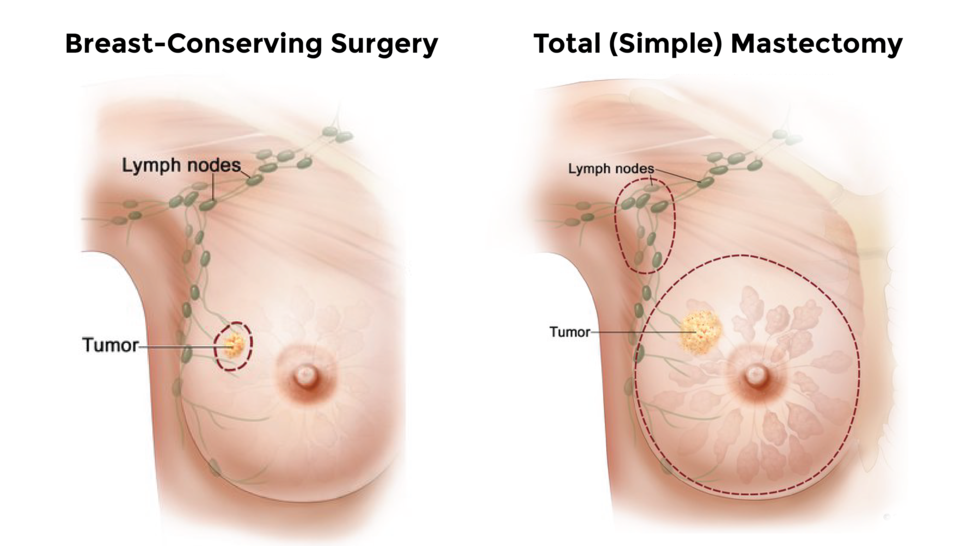
از طریق ماستکتومی کل سینه برداشته یا برخی از غدد لنفاوی واقع در زیر بغل یا گودی بازو برداشته میشود. لومپکتومی فقط تومور سرطانی و مقدار کمی از بافت سالم اطراف آن را برمیدارد.
بافت سرطانی پستان در حین عمل جراحی ممکن است مورد تجزیه و تحلیل بیشتری قرار گیرد. این میتواند شامل جستجوی برخی از ویژگیهای مولکولی و ژنتیکی باشد که گاهی اوقات بر تصمیمات مربوط به درمان بیشتر تأثیر میگذارد. علاوه بر این، نتایج ممکن است اطلاعاتی را مربوط به خطر سرطان در اعضای خانواده ارائه دهد.
پس از جراحی، پزشک ممکن است پرتودرمانی، شیمی درمانی، هورمون درمانی، درمان هدفمند یا ترکیبی از درمان ها را توصیه کند. درمانهای اضافی خطر بازگشت یا گسترش سرطان را کاهش میدهد. پرتودرمانی معمولاً پس از لامپکتومی برای از بین بردن سلولهای سرطانی باقی مانده و جلوگیری از بازگشت سرطان توصیه میشود. بدون پرتودرمانی، احتمال بازگشت سرطان حدود ۲۵ درصد افزایش مییابد.
نیاز به شیمیدرمانی بستگی به میزان گسترش سرطان و ویژگیهای مولکولی سرطان دارد. در برخی موارد، شیمیدرمانی قبل از جراحی برای کوچک شدن تومور بزرگ توصیه میشود تا راحتتر برداشته شود. در صورت بازگشت سرطان، شیمیدرمانی معمولاً ضروری است.
در صورتی که سرطان از نوع گیرنده استروژن مثبت باشد، معمولاْ هورموندرمانی توصیه میشود. دارویی که بیشتر در این موارد استفاده میشود تاموکسیفن است. استروژن را از سلولهای سرطانی سینه که گیرنده استروژن مثبت هستند، خارج میکند. (استروژن می تواند به رشد سلولهای سرطانی کمک کند.) این ممکن است شانس بازگشت سرطان را تا ۳۰ درصد کاهش دهد.
بازدارندههای آروماتاز نوع دیگری از هورمون درمانی است. این داروها با مسدود کردن تولید استروژن در سایر بافتها بجز تخمدانها، میزان استروژن را در بدن کاهش میدهند. مهارکنندههای آروماتاز بیشتر در زنان یائسه مفید هستند، زیرا تخمدانها پس از یائسگی استروژن را متوقف میکنند.
داروهایی که هدفشان تغییرات ژنتیکی خاصی برای حمله به سلولهای سرطانی است، درمان هدفمند نامیده میشوند. به عنوان مثال، اگر سرطان پستان HER2 مثبت است، پزشک شما ممکن است تراستوزوماب (Herceptin) را به شما پیشنهاد دهد. این دارو نسخه مصنوعی پروتئین سیستم ایمنی بدن است، خود را به گیرنده HER2 متصل کرده و رشد سرطان را کند میکند. همچنین ممکن است سیستم ایمنی بدن شما را تحریک کند تا حمله قویتری انجام دهد.
داروهای دیگری در حال توسعهاند که به درمان زنانی که به لحاظ یک ویژگی ژنتیکی در معرض نوعی سرطان سینه یا تخمدان هستند، کمک میکند.
فعلا در مورد بهترین درمان DCIS – Ductal Carcinoma In Situ مباحثه وجود دارد. حذف سرطان با لامپکتومی و به دنبال آن پرتودرمانی توصیه استاندارد بوده است. با این حال، برای برخی از زنان، برداشتن کامل ناحیه، فقط با لامپکتومی ممکن است کفایت کند. در مواردی که DCIS در بیش از یک محل رخ میدهد یا اگر سلولهای تومور در نمونهبرداری نگرانکننده به نظر برسند، پزشک ممکن است ماستکتومی را توصیه کند. غدد لنفاوی نیز ممکن است به عنوان بخشی از ماستکتومی برداشته شوند.
در بیشتر موارد،LCIS – Lobular Carcinoma In Situ دارای احتمال کمتری برای پیشرفت به سرطان تهاجمی است، بنابراین به درمان کمتر یا عدم درمان نیاز است. با این حال، زنان مبتلا به این بیماری بیشتر در مناطق دیگر همان سینه یا سینه دیگر دچار سرطان میشوند. بنابراین، باید به طور منظم ماموگرافی و معاینه سینه انجام دهند. برای کاهش خطر ابتلا به سرطان سینه، برخی از زنان از هورمون درمانی مانند تاموکسیفن استفاده میکنند.
بر اساس نشانههای ژنتیکی شما، پزشکتان میتواند داروهایی را انتخاب کند که به احتمال زیاد به سرطانتان حمله میکنند. او ممکن است به نشانههای ژنتیکی مراجعه کند تا شانس گسترش سرطان سینه در محل دیگری را مشخص کند.
با یک متخصص تماس بگیرید
در صورت احساس توده یا ضخیم شدن غیرطبیعی در سینه، فوراً با پزشک خود تماس بگیرید. در صورت مشاهده این علائم با پزشک خود تماس بگیرید:
- نوک پستان معکوس
- خروج مایع از یک نوک سینه
- تورم در سینه یا تغییر در خط آن
- قرمزی یا فرورفتگی پوست سینه
پیشگیری
تشخیص زودهنگام، چشم انداز زنان مبتلا به سرطان سینه را به میزان قابل توجهی بهبود میبخشد. اگر تومور کوچک و محدود به پستان باشد، بیش از ۹۰ درصد زنان پنج سال یا بیشتر زنده میمانند. با این حال، اگر بیماری قبل از تشخیص در سراسر بدن گسترش یابد، نرخ آن به کمتر از ۲۰ درصد کاهش مییابد.
سرطان در یک سینه شما را بیشتر از حد متوسط در معرض ابتلا به سرطان در سینه دیگر قرار میدهد. این موضوع حتی اگر همچنان تحت درمان با مسدود کننده استروژن قرار دارید، صادق است. حتماً معاینات و ماموگرافی منظم داشته باشید.
https://www.health.harvard.edu/a_to_z/breast-cancer-a-to-z